Magnetresonansundersøkelse – MR
Illustrasjon: tegneguro.no
Dette er en del av livet for mange med hjernesvulst og vi har sammen med en spesialist tatt et lite dykk inn i temaet.Hva med kunstig intelligens innen billeddiagnostikk?

I samtale med Geir Ringstad (bildet) som er ph.d.-spesialist i radiologi og overlege ved Nevroradiologisk seksjon ved OUS Rikshospitalet får vi interessant informasjon om prosedyrer og litt om forskning innen et spennende område.
Innbakt med gode svar på våre mange spørsmål og undringer vi hadde med oss håper vi dette belyser noen av mange spørsmål om MR.
I dag er MR hovedmetoden og det beste vi har for å ta bilde av hjernen, siden det har lav risiko og gir mye informasjon. For en pasient med hjernesvulst som har første runde med MR er målet med undersøkelsen å finne ut mest mulig om svulsten og utbredelsen av den.
Samtidig tas det også bilder som brukes av kirurgene for å lokalisere svulsten under selve operasjonen. Etter operasjonen tas ny MR innen 48 timer for å se etter tegn på komplikasjoner og hvor mye av svulsten som har blitt fjernet. Deretter går det vanligvis tre måneder før første kontroll.
Deretter vil hyppigheten bestemmes av type svulster og det er nevrokirurgene som foreslår det endelige oppsettet, av og til i samråd med radiologen. Dialogen mellom pasient og nevrokirurg skjer parallelt og hvor kirurgen kommer med en anbefaling til oppfølging på best mulig grunnlag.
Videre kontroller kan på et tidlig tidspunkt avdekke om en svulst har kommet tilbake, eller eventuelle endringer av gjenværende svulstvev. Dette kan komme uten at pasienten selv merker noe, og MR-kontrollen gjør dermed at behandling kan starte tidligere. Kontrollopplegg legges og justeres fortløpende, gjerne etter samtale mellom radiolog og behandlende lege, og det er ikke nødvendigvis slik at hyppige MR-kontroller uansett er det beste. Noen ganger kan for eksempel utvikling over tid av et MR-funn skille mellom arrvev og svulstvev. Gode råd fra radiolog og nevrokirurg er nok den beste veiledningen en pasient har.
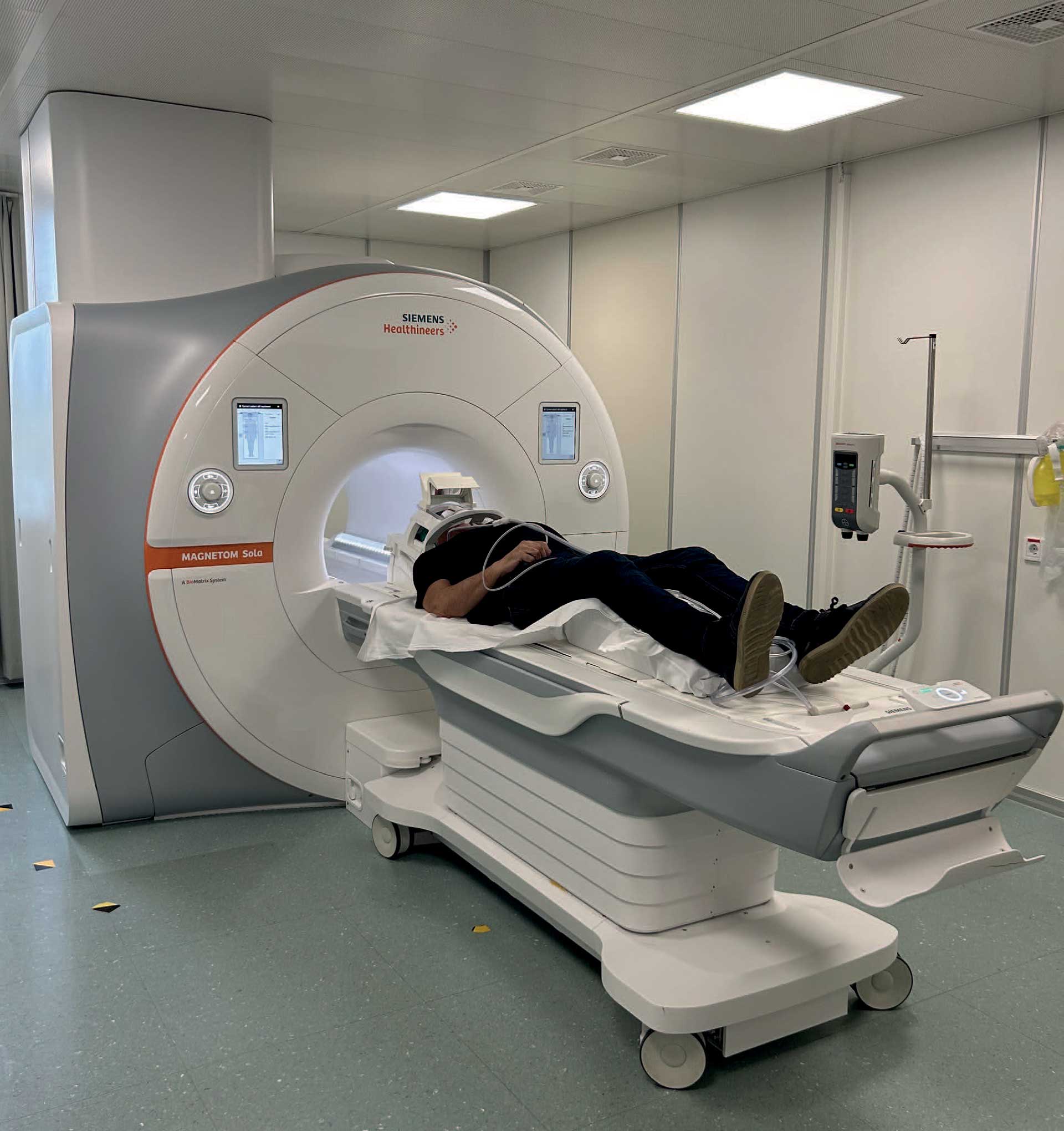
Pasienten klargjøres med hørselvern, ev. med radio på øret og varselknapp i hånda.
Hva er forskjellen på MR og CT?
CT er røntgenstråler og går veldig raskt å utføre, men erstatter ikke MR. CT benyttes helst ved akutte problemstillinger og kan avklare en del tilstander som krever rask behandling. Ved kontroller der en ser etter små forandringer og detaljer er det MR som velges. Under en MR-undersøkelse tas det en rekke forskjellige MR-bilder som gir ulik type informasjon og sammenfattes av radiologen i røntgensvaret. Opplysninger som behandlende lege gir i henvisningen til radiologi vil være førende for hva slags type MR-bilder som tas. Ved førstegangs utredning blir bildene gransket av radiolog i løpet av samme dag og beskjed gis til nevrokirurg.
Senere kan det også være at bildene drøftes i en gruppe sammensatt av flere ulike spesialister, slik at all vesentlig informasjon om pasienten og bildene sammenstilles.
Uansett kan det noen ganger være litt usikkerhet rundt tolkingen av bildene. Da er klinisk kontekst ekstra viktig, ikke minst svaret fra analysen av selve svulstvevet som er fjernet.
Hva skjer når det bråker og banker under undersøkelsen?
Maskinen jobber med sterke magneter og sender radiobølger inn i hjernen. Disse treffer atomer som endrer retning og sender ut elektromagnetisk strøm som fanges opp av «antennen» som er rundt hodet. Lydene som kan være sterke oppstår når kraftige magneter inne i maskinen skrus av og på mens bildeopptaket pågår.
Er kontrastvæske nødvendig?
Dagens MR-kontrastvæske som gis på veneflon er forholdsvis «snill» og kan gi viktig informasjon for både å oppdage og karakterisere hjernesvulsten. Ved tidligere alvorlige allergiske reaksjoner (veldig sjeldne) eller ved alvorlig nyresvikt gis det vanligvis ikke kontrast. I noen tilfeller kan man også klare seg uten bruk av kontrast og likevel oppnå tilstrekkelig informasjon. Selv om kontrastvæske har veldig lav risiko, har det også en kostnad og det er et mål om å redusere bruken, hvis mulig. Dette er et tema som diskuteres og diskuteres nå. Det er flere måter man kan redusere mengden kontrast som brukes. En måte er at bare pasienter som virkelig trenger det får det.

Illustrasjon: KI / Adobe Firefly
Kunstig intelligens
Det forskes også på bruk av kunstig intelligens (KI). KI er allerede integrert i mange MR-maskiner og kan gi bilder av bedre kvalitet med redusert tidsbruk. På samme måte kan KI kanskje regne seg fram til bilder der en redusert kontrastdose oppleves som en normal dose. Foreløpig er dette på forskningsstadiet og man må være trygg på at metoden virker før man setter den ut i praksis.
Mange opplever ventetiden fra MR til svar er unødvendig lang
Selv om det vanligvis går ut et raskt svar ved førstegangs utredning med MR, så varierer tidspunktet på tilbakemelding mer ved kontrollundersøkelser. Ved rutinemessige kontroller ligger det i sakens natur at graden av hast ikke er like stor som ved akutte symptomer eller i påvente av kirurgi.
Lengden av ventetiden har dermed nødvendigvis ikke noe å gjøre med hva bildene viser, men er et resultat av medisinske prioriteringer av hastegrad. Kapasiteten ved sykehusene kan også variere fra tid til annen.
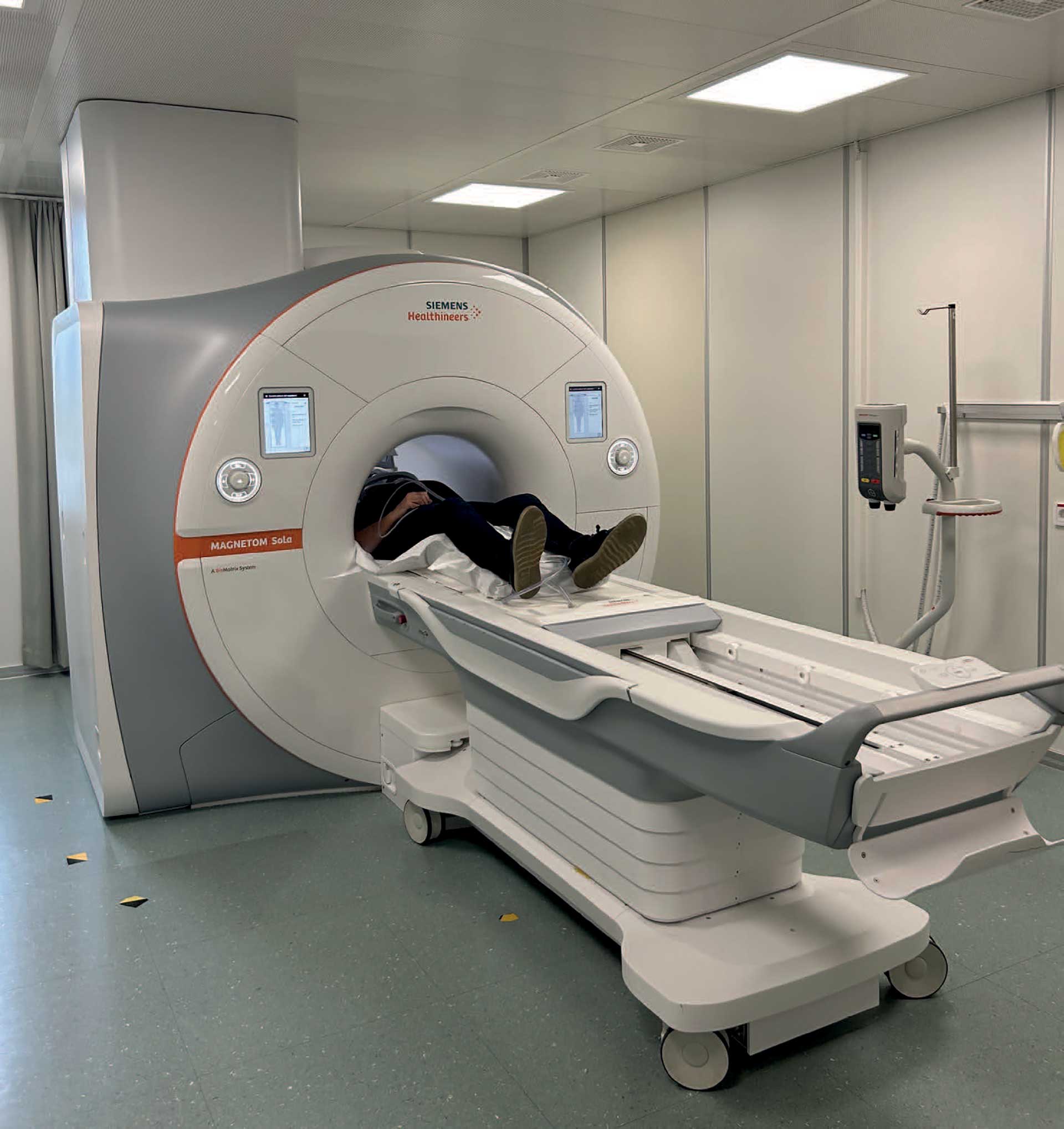
Inne i maskinen kan pasienten snakke med radiografen og noen maskiner er i tillegg utstyrt med speil så du kan seg din egen kropp og radiografen.
Kan hyppig/mye MR være skadelig og hva om en er bekymret for å ta MR
Det er generelt trygt å ta MR som altså benytter seg av radiobølger og sterke magnetfelt. Likevel gruer noen seg til undersøkelsen på grunn av klaustrofobi. Man kan i noen tilfeller forsøke å forkorte undersøkelsen og noen har nytte av beroligende medisiner. MR-radiografene utstyrer alle pasienter med en knapp de kan trykke på hvis de må avbryte eller trenger en pause.
Reaksjonene i møte med maskinen er forskjellig, alt fra frykt til de som sovner underveis.
På de fleste maskiner kan en utenom å ha kontakt via mikrofon også via et speil se egen kropp og operatøren. Radio på øret er også en mulighet. Alle får god og grundig veiledning om hva som skal skje og hva en må passe på. I og med dette er sterke magneter skal blant annet alt av metall tas av. Metall inne i kroppen passer man ekstra godt på å sjekke på forhånd. Derfor må alle henvisende leger fylle ut en sjekkliste før selve undersøkelsen. I enkelte tilfeller som ved MR av små barn kan narkose være en mulighet. Alle sykehus som utfører MR har god informasjon på sine nettsider om hva som skjer på sykehuset når du skal gjennomføre undersøkelsen.
Hjerne Det! vil takke Geir Ringdal for interessant samtale og gode svar på våre mange spørsmål. Et interessant tema for mange av medlemsbladets lesere og kanskje får vi snart vite mer om hva kunstig intelligens kan bidra med i billeddiagnostikkens interessante verden.