Da livet brått fikk en ny retning
Mor var varm, raus og viste en enorm omsorgsevne for alle rundt seg. Hun var vårt samlingspunkt og anker.
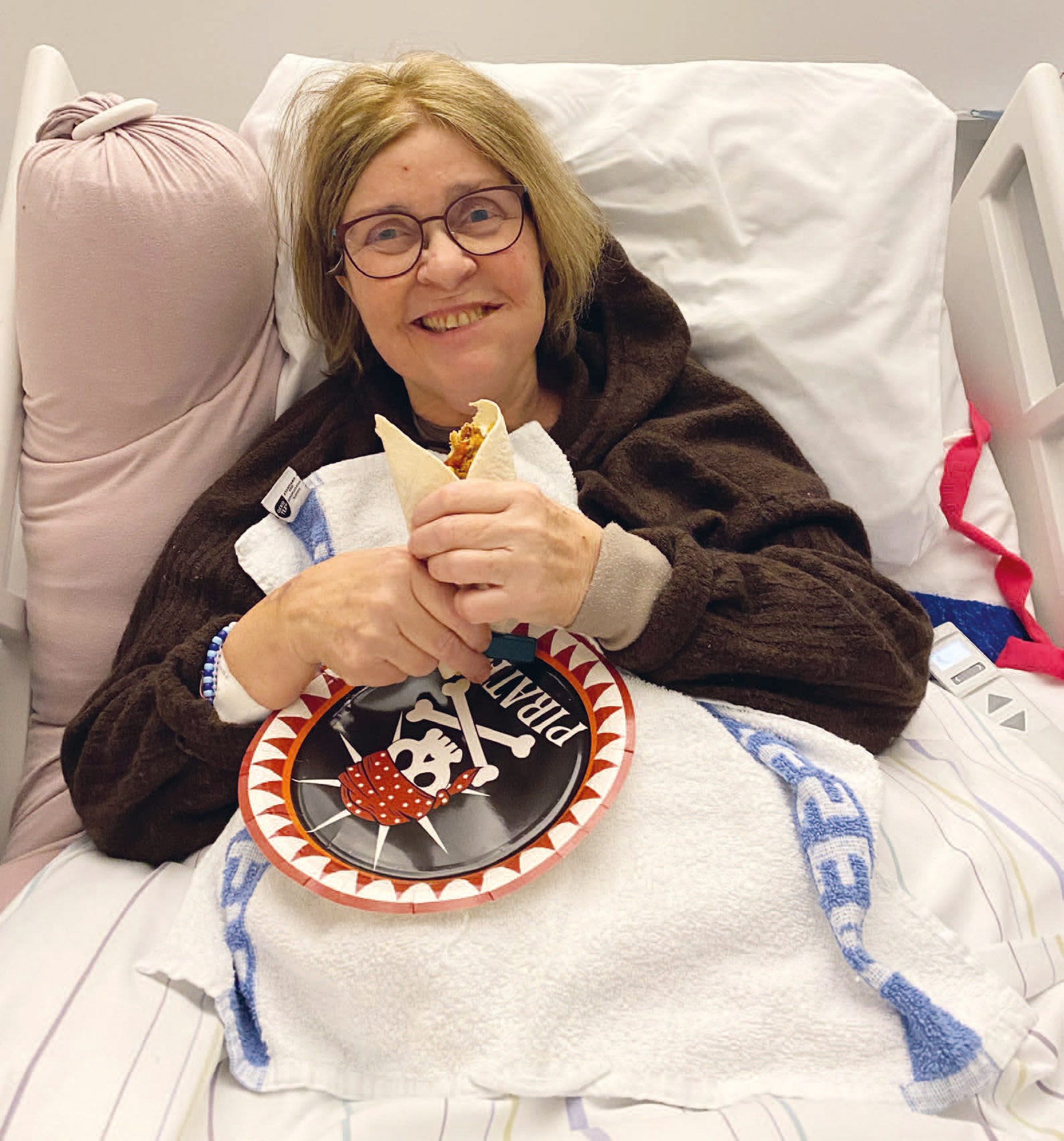
Mor hadde gått og klaget over en hodeverk i over to uker. En type hodeverk som var helt uutholdelig, som gjorde at hun oppsøkte fastlegen, legevakten og øyelege, som alle mente på at det var influensa, da hun også hadde en høy feber som ikke gav seg. Hun hadde også nevnt at hun hadde slitt med å spille piano og at det bare ble tull når hun skrev meldinger på telefonen. Hun hadde også merket at hun gråt mye og for lite og ingenting. På en dag hun hadde tumlet litt hjemme og ikke klart å ringe, valgte hun å kjøre en tur, hvor hun endte opp med å kjøre på en midtrabatt og først da en av barna ble med til legevakten ble hun tatt på alvor. Her fant de at den venstre siden ikke ble registrert i hjernen og at det var behov for mer undersøkelse. Da vi ble tilkalt av mor, midnatt samme dag, visste vi alle at det var alvorlig. De hadde funnet to store svulster i hjernen. De kunne enda ikke si hva slags svulster det var snakk om, men at det var alvorlig og at de krysset hjerne.halvdelene. Mor var rolig og aksepterende fra begynnelsen, men hun var tydelig på at vi alle var i en krise.
Selv da hun fikk diagnosen glioblastom grad 4, sa hun, hvorfor skulle det ikke være meg. Hun sa at selv om det var en dødsdom i seg selv, hadde vi tid, tid til å være sammen. Hun visste så altfor godt hva diagnosen innebar, siden hun hadde jobbet som hjelpepleier i 40 år. Hva som ventet rundt neste sving, men hun valgte allikevel å være åpen og optimistisk på å gjøre det siste av tid igjen til noe positivt.

Ingen kart, ingen kompass
På de få dagene hun hadde vært på sykehuset hadde hun blitt mer ustødig og desorientert. Etter at det ble konstatert i Stavanger at det var hjernekreft, ble neste steg å reise opp til Bergen for å ta biopsi. På dette tidspunktet var det ingen som hadde forberedt oss på at en av svulstene var inoperativ, og at biopsi var bare for å se hvilken type behandling som kunne hjelpe å bremse det som virket til å være en aggressiv hjernekreft. Her ble det nevnt i en bisetning at dette bare var for å ta biopsi, ikke operere som de hadde nevnt tidligere. Det ble nevnt at vi ikke burde google diagnosen og at det var for tidlig å snakke om prognoser.
Mor ble sendt med rutefly opp til Bergen, hvor hun falt to ganger og kom frem til Bergen og var helt sliten i forkant av innskrivning. Når vi kom opp til Bergen, på avdelingen, var synet som møtte oss noe vi ikke var forberedt på. Vi fant mor sittende i gangen, i en rullestol, og gråt. Hun fortalte at hun hadde smerter i hele kroppen etter fallene på flyet og hun hadde ikke blitt tatt godt i mot på avdelingen. Hun følte seg etterlatt til seg selv. Vi måtte følge henne på toalettet, som hun slet med å gå til. Ingen av de ansatte spurte om å hjelpe. En av oss spurte om seng flere ganger, hvor hun ble sittende i den rullestolen i fem timer før hun fikk seng. Hun seg om på en av toalettbesøkene og endte opp med å måtte tisse på bekken resten av tiden på Haukeland.
Etter en stund hadde vi innkomstsamtale hvor vi fikk gjennomgang av MR bilde av mors hode. Først da fikk vi et inntrykk av hvor alvorlig det faktisk var. Under disse undersøkelsene ble det mer fremtredende at hun slet med den venstre siden av kroppen. Det var en forverring som skjedde over natten.
Vi hadde så et møte med kirurgen før operasjonen, men på intet tidspunkt ble det nevnt hva vi kunne forvente etter inngrepet. Og når vi ble spurt om vi hadde noen spørsmål var det vanskelig å forstille seg hva vi skulle spørre om. Det ble nevnt at hun kunne bli litt verre etterpå, men ingen nevnte at hun ville slite med å spise, gå, snakke eller få hypertensjon.

Mor hadde ikke lyst til å gjøre et inngrep som kunne gjøre at personligheten hennes kunne bli forandret. Livskvalitet var viktig. Hun ville ha informasjonen selv, hun ønsket ikke å bli skånet.
Ingenting kunne forberede oss på hva som ventet oss når vi møtte mor etter operasjonen. Hun ble lagt på observasjonspost, på et firemannsrom, fordi det ikke var ledig enerom. I løpet av den uken hun låg på Haukeland fikk hun ikke den nødvendige helsehjelpen hun trengte. Hun ble ikke gitt mat, ble ikke stelt.
Hun var desorientert i forbindelse med tid, dato eller natt/dag grunnet at hun ikke hadde tilgang til dagslys, klokke eller kalender. Noe vi fant ut i etterkant hindret hennes tilheling. Hun fikk ikke mat med unntak av når vi var der. I utgangspunktet fikk vi bare være der når det var visittid, tre timer i løpet av døgnet, men vi var der utover dette da vi så at hun ikke fikk den hjelpen hun trengte. Hun fikk ikke medisiner som blodfortynnende, før vi som pårørende påpekte at det er standard når hun var så immobil. De hadde ikke rullestol på avdelingen, så det tok to dager før de klarte å ordne det slik at hun kunne sitte opp. Hun var redd og alene og fikk ingen trygging hvor hun lå. Medisinene hun fikk gjorde også at hun ikke fikk sove og hun ble gitt morfin uten å kunne samtykke skikkelig.
Som pårørende måtte vi også pushe på for å få henne overført så fort som mulig til Stavanger, og det i ambulansefly, for å kunne bedre hjelpe henne. I Stavanger kunne vi i iallfall være der store deler av døgnet, slik at vi kunne bistå om det var noe.
Når hun kom tilbake til Stavanger sa nevrokirurgen i Bergen at han anbefalte stråling umiddelbart når mor kom tilbake til SUS. Noe som ble blankt avslått ved SUS før svar på biopsi forelå. De mente at det trengte tre uker med tilheling av operasjonssår før de kunne sette i gang stråleprotokoll. Da vi adresserte dette ble vi møtt med et blankt nei, og at vi måtte være tålmodige og vente ti dager før et svar forelå. I mellomtiden hadde mor klart å komme seg på beina og blitt bedre etter at vi krevde fysioterapi, ergoterapi og logoped. Hun opplevde også at medisinene (dexametason) gjorde at hun slet med å sove og hadde et enormt tankekjør, og gjorde henne forstoppet. Hun ble ikke tatt på alvor i forbindelse med alle bivirkningene til medisinene.
Da svaret kom var det så nedslående at vi følte bakken åpnet seg under oss. Ikke bare var det grad 4 glioblastom, men den var ikke metylert. Som vi hadde lest oss til mente de at hun ikke ville respondere på cellegift, og svulsten var også villtype, som betydde at det vokste fort. Vi fikk ikke vite at prognosene var dårlige, selv med stråling, selv om vi lenge etter diagnosen leste oss fram til det selv. Da vi hadde møte med onkolog ble vi ikke nok informert om hva strålingen kunne gjøre med mor. Mor var tydelig på at hun ville vite alt, men ikke da en gang ble vi fortalt at dette var den verste typen hjernekreft og at det var forventet et kortere livsforløp.

Å være pårørende – og samtidig prosjektleder
Siden diagnosen var det vi som måtte pushe på for å få hjelp, foreslå hva som kunne hjelpe og være med på alle legekonsultasjoner på sykehuset. Dette for å sørge for å ivareta mors interesse og få informasjon, da hun ikke alltid klare å få med seg alt av informasjon. Da hun var på Haukeland måtte vi sørge for at hun fikk medisiner; spesielt smertestillende, da hun ikke kunne ringe på alarmen selv, og det ikke var nok ansatte til å gjøre en adekvat jobb. Da hun kom tilbake til SUS var det vi som måtte følge opp at hun fikk alle hjelpetjenester hun kunne få i en rehabiliteringsfase. Da hun ble overført til kommunal korttidsrehabilitering måtte vi ordne mye av logistikk med sykehusavtaler, følging til stråling og observasjon av mor i forbindelse med symptomer. Det ble ikke fulgt godt nok med på symptomer på andre ting, som kan komme som følge av å stå på steroider, som økt infeksjonsfare. Vi måtte følge opp på anbefalinger sykehuset foreslo til enheten mor bodde på, og det var lite som skjedde med det vi foreslo. Det virket også tidvis som om legene slet med å ta ansvar for mors behov. Mye av kommunikasjonen gikk gjennom oss pårørende, og vi måtte komme med forslag til hvordan mor kunne få det bedre. Vi brukte mye tid på å være koordinator, noe vi etterlyste, da vi ønsket å heller bruke tiden vår sammen med mor. Vi måtte ringe til sykehuset da hun fikk innkallelse gjennom helsenorge.no for å informere om at mor som var alvorlig syk og ikke hadde brukt telefonen på en måned ikke så de innkallelsene. Pasientreiser kom på hennes telefon.
Vi opplevde også at informasjonen vi fikk om mor, fikk vi ved å logge inn på hennes helsenorge.no. Det var sånn vi visste hva mor fikk og ikke fikk av hjelp.
Mellom håp og realisme
Etter seks uker med lite informasjon kom vi over ressursene som ligger på Hjernesvulstforeningen sine hjemmesider. Der står det hva som kan forventes etter et inngrep og hva som skjer etter diagnose, i forbindelse med behandling osv. På ingen tidspunkt ble dette henvist til eller informert oss om. Dette hadde gjort at vi i det minste hadde vært mer forberedt på hva som ventet oss, og kanskje vi som familie hadde gjort andre valg for å sikre mor om vi hadde vist.

Når systemet ser sykdommen, men ikke mennesket
Det er lett å bare se den alvorlige, dødelige diagnosen og ikke se mennesket bak. Vi som pårørende blir stemplet som «mye» og «pågående», uten at de anerkjenner at dette er mennesker som kjenner mennesket bak diagnosen og er de som vil kjempe for best mulig behandling. Det er mange episoder, i dette korte forløpet, hvor vi opplevde mangel på verdighet og skille av mennesket og sykdommen. Og det var mange netter hvor mor ringte fordi hun fikk angst etter natten hvor hun låg våken på grunn av medisiner. De ønsket å medisinere mer, men det hun trengte var trygging og omsorg, dog ikke timer av det, men minutter. Da vi gav beskjed om dette, sa de at hun sov, men en av bivirkningene av stråling og svulsten var at hun lå med øynene igjen, men sov ikke.
Vi opplevde også at det ikke var så viktig med å få rehabilitering da hun hadde en dødsdom. Hun ble spurt om hva hun ønsket å bruke overskuddet på. Hun ble gitt noen øvelser hun kunne gjøre i seng, med inntrykk av at det ikke var relevant fordi hun nok ville forbli sengeliggende.
Vi opplevde også gode, rause sykepleiere som, på tross av lite ressurser, så mor og kjempet for henne. De møtte henne, så henne som menneske og viste omsorg. En omsorg hun selv hadde gitt i mange år, til lignende pasienter. På tross av alvorlig sykdom, var hun alltid raus og gav skryt og viste interesse i de pleierne som hun hadde.
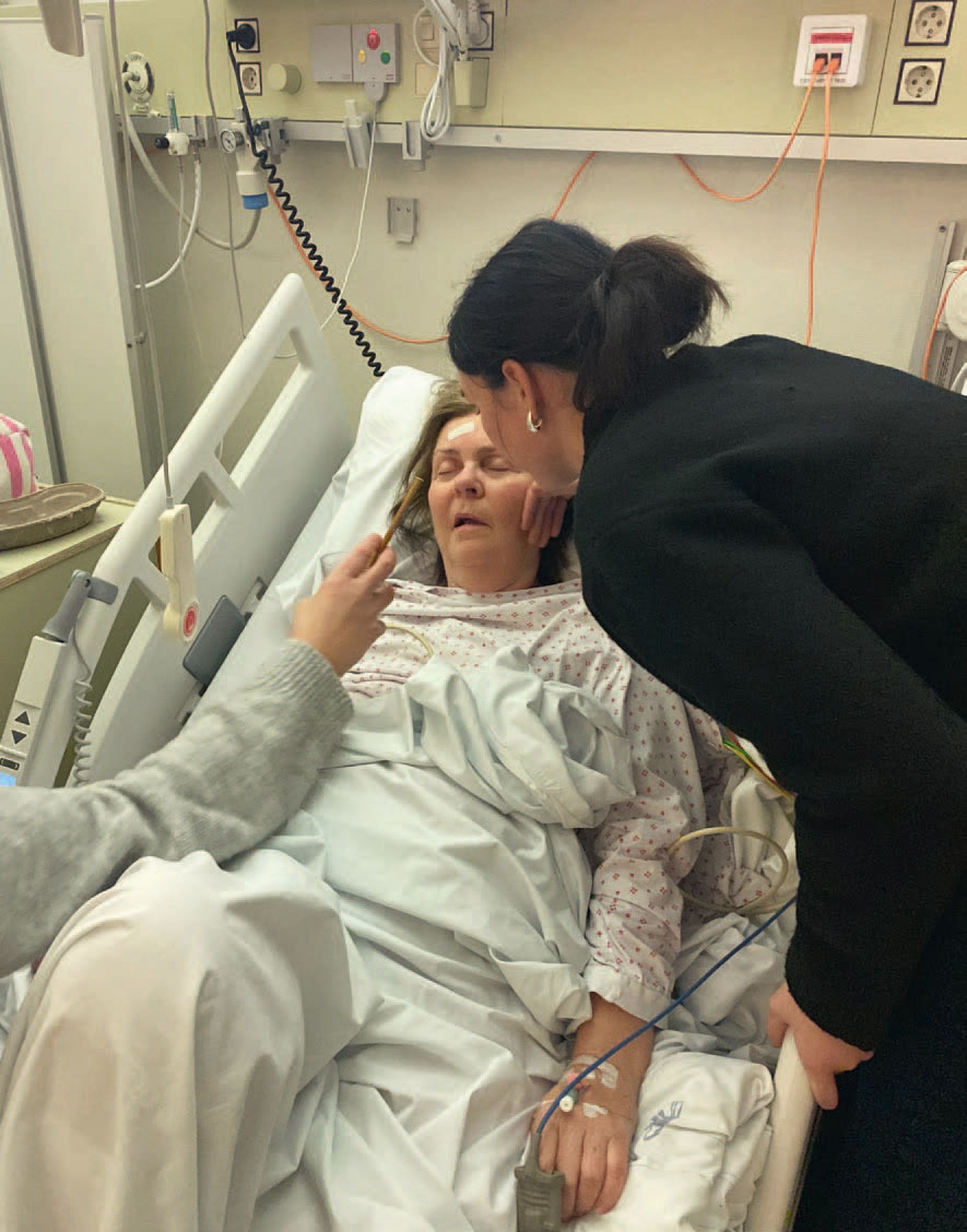
Å stå i sorg mens man står i ansvar
I en slik krise man står i, hvor søker man hjelp, hva har man krav på. Vi opererte som et kriseteam innad i familien, men hvor søker andre som ikke har så mange å lene seg på.
Vi opplevde også å spørre selv etter prest, da de er fantastiske samtalepartnere. Dette var ikke noe de på sykehuset informerte om, men vi som pårørende oppfordret henne til å gjøre. Det var viktig da hun opplevde en veldig ro og styrke i å finne troen og få ha gode samtaler om liv og død.
Det hadde vært umulig å være pårørende og fungere som koordinator, mens i full jobb. Vi har alle vært delvis sykmeldt, litt fordi vi har sett hvordan det gikk og fordi vi har måttet ha en mulighet til å pause. Det var mye arbeid med å passe på at ting ble fulgt opp medisinsk og praktisk. Det var mye sorg underveis, og mor sa tydelig at vi hadde startet sorgprosessen fra begynnelsen. Det var sorg for at livet blir kortere enn vi hadde tenkt, for alle ting mor gikk glipp av og kom til å gå glipp av.
Vi, som pårørende, tok mange av oppgavene til pleierne; vi gav mat, tannstell, fulgte på do og tilrettela for. De spurte sjeldent om de skulle ta over ansvaret på disse, før det en dag boblet over og vi måtte si tydelig fra om de måtte ta over ansvaret. Det ble lite kartlegging av hennes behov da vi gjorde så mange av de oppgavene de skulle hatt. Det var ingen tydelig delegering av disse oppgavene. Vi måtte ordne naturlig smertelindring selv, da de ikke hadde noe å tilby utenom medisiner. Det var mangel på hjelpemiddel.
Hun ble sengeliggende, og det var lite av avgjørelser som gikk gjennom mor.
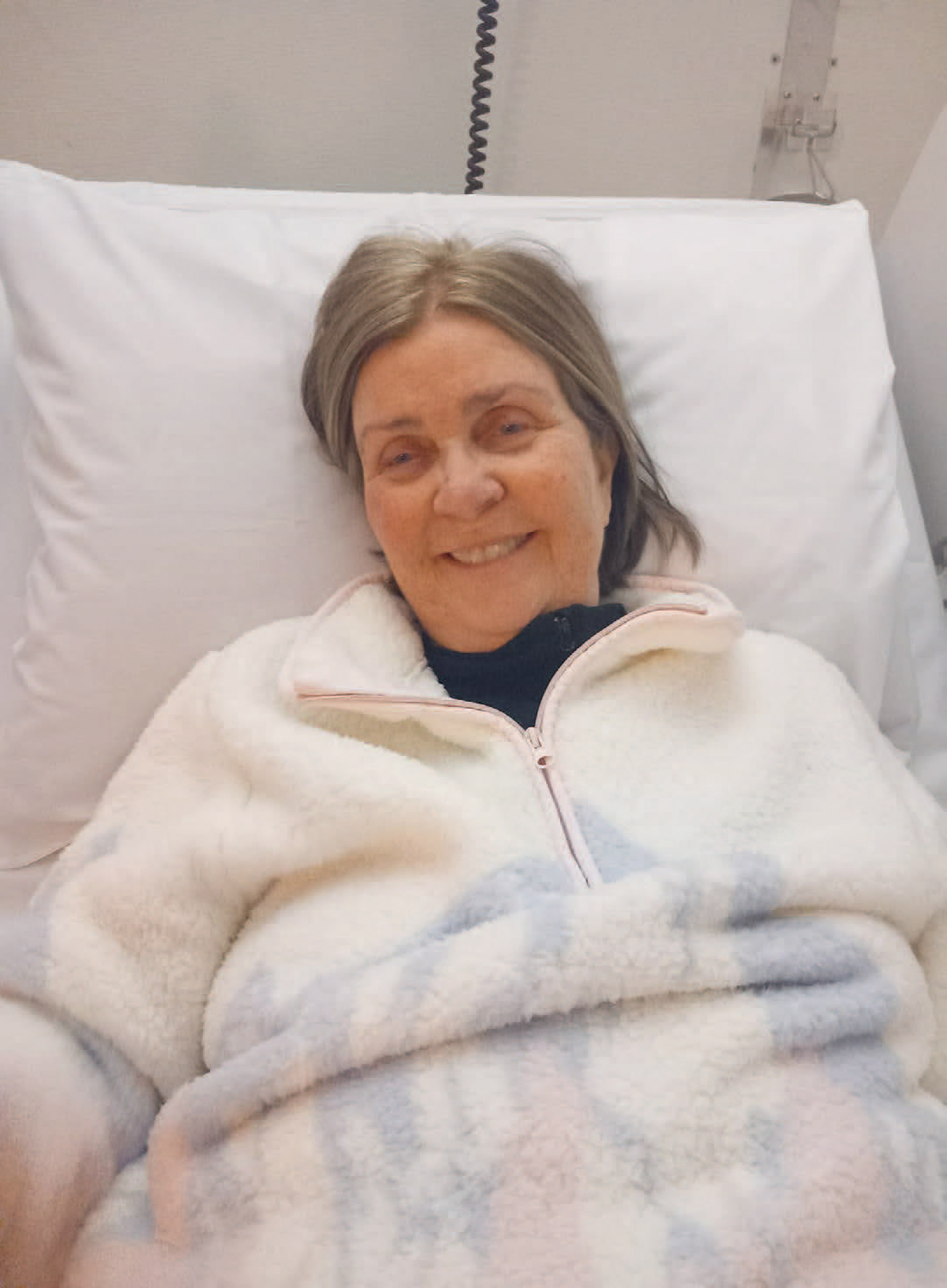
Fra behandling til avslutning
Når vi så at strålingen gjorde mor sykere og gjorde at sykdommen ble akutt verre, ønsket vi å avslutte den. Det var dårlig informert i forkant om hva vi kunne forvente oss av strålingen. Når skal man avslutte, når ser man at det ikke har en effekt og når forventer man å se en bedring av strålingen. Det virket som om vi skulle ta avgjørelsen og vi skulle observere om vi så endringer.
Det var ikke før mor ble så dårlig, når hun var innlagt, at de bestemte å avslutte strålingen og konkluderte med at den nok gjorde at sykdommen ble litt verre, og at sykdommen gikk fortere enn strålingen kunne hjelpe med. Men i denne prosessen mistet mor, igjen, mange av sine basale funksjoner, og mistet nesten alt syn. Da hun ble utskrevet og flyttet til lindrende, tok det to dager også kviknet hun til. Det var ingen som hadde forberedt oss på at dette kunne skje og heller ikke forberedt oss på at vi måtte kjempe for å få behandling mot symptomer hun kjente på, nå som hun ikke var terminal lenger.
Den siste dagen vår mor levde klaget mor på vondt i ryggen og vondt i en fot. Da vi observerte det tydelig, var det ingen sykepleiere som så på foten og legen var så opptatt av å komme seg fortest mulig ut av rommet. Han kom inn og informerte om at hun skulle starte på paracet, men gjorde ingen undersøkelse da han tenkte det ikke var nødvendig. Mor merket at det var lite interesse for hva hun hadde å si, ingen tok henne på alvor. Det var stryk-karakter i hennes bok. Den natten døde mor, mest sannsynlig på grunn av komplikasjoner av å bli sengeliggende som følge av sykdommen. En sykdom som tok og tok.

Hva vi skulle ønske noen hadde fortalt oss
I etterkant sitter vi igjen med mye tanker. Det var ukjent for oss hvor fort et slikt forløp kunne gå, hvor mye vi selv måtte finne av informasjon, hvor mye vi måtte kjempe for rettigheter en har krav på, som burde vært selvsagte å tre på plass når en blir diagnostisert med en slik alvorlig sykdom. Vi ser at det er nødvendig å ha et solid nettverk av ressurssterke individer for å være syk i Norge, og ikke alle er like heldige som det. Mor sa flere ganger at hun hadde ikke levd så lenge hvis det ikke hadde vært for at hun hadde familien sin; flokken sin.
Kanskje burde det være et kriseteam tilgjengelig for familier i kriser som dette, slik at det kan gjøre livet lettere for de pårørende, til nettopp å være det, pårørende. Det burde også bli gitt tydelig informasjon om hvor man kan finne ressurser, om de ikke har tid til å informere skikkelig selv, da det er nødvendig for å kunne gjøre et informativt valg.

For de som kommer etter oss
Vi håper at familier som havner i samme situasjon som oss får tilgang til ressurser som Hjernesvulstforeningen har, i begynnelsen av et forløp og før det skjer inngrep og behandling. Det burde være en selvfølge å få en slags prognose basert på informasjonen en har foran seg; ikke at det skal være opptil 22 måneder forskjell på prognose antatt og realitet. Det vil gjøre prioriteringene til de pårørende betydelig annerledes. Kanskje burde også pårørende få være en naturlig del av stemmene som skal bli hørt når pasienten skal kartlegges.
