Digital hjemmeoppfølging
Om forfatteren

Mitt navn er Ane Haugvaldstad Walle. Jeg er 34 år og har over ti års erfaring som sykepleier, med arbeidserfaring fra sykehus, sykehjem og hjemmetjeneste. Jeg er medlem i Hjernesvulstforeningen og ble varamedlem i hovedstyret i mai i år.
Min mor døde av glioblastom for ti år siden, 14 måneder etter at hun fikk diagnosen. Erfaringen som pårørende og etterlatt har gjort at jeg ønsker å bidra til bedre støtte, informasjon og oppfølging for andre i samme situasjon.
Jeg har lenge vært opptatt av hvordan teknologi og digitale løsninger kan få en større plass i kreftomsorgen. Gjennom erfaring som digital sykepleier i Oslo kommune, og tidligere arbeid på leverandørsiden med utvikling av slike løsninger, har jeg opparbeidet meg verdifull kompetanse innen digital hjemmeoppfølging. Nå ønsker jeg å bidra til at flere får kunnskap om digital hjemmeoppfølging og de mulighetene det gir for pasienter, pårørende og helse-personell.
Digital hjemmeoppfølging, forkortet DHO, er en helsetjeneste der pasienter med kroniske sykdommer eller behov for jevnlig oppfølging får helsehjelp og veiledning digitalt, i stedet for fysiske møter (1).
Gjennom nettbrett eller smarttelefon kan pasientene sende inn helsemålinger, svare på spørsmål og kommunisere med helsepersonell uten å måtte reise til legekontor eller sykehus.
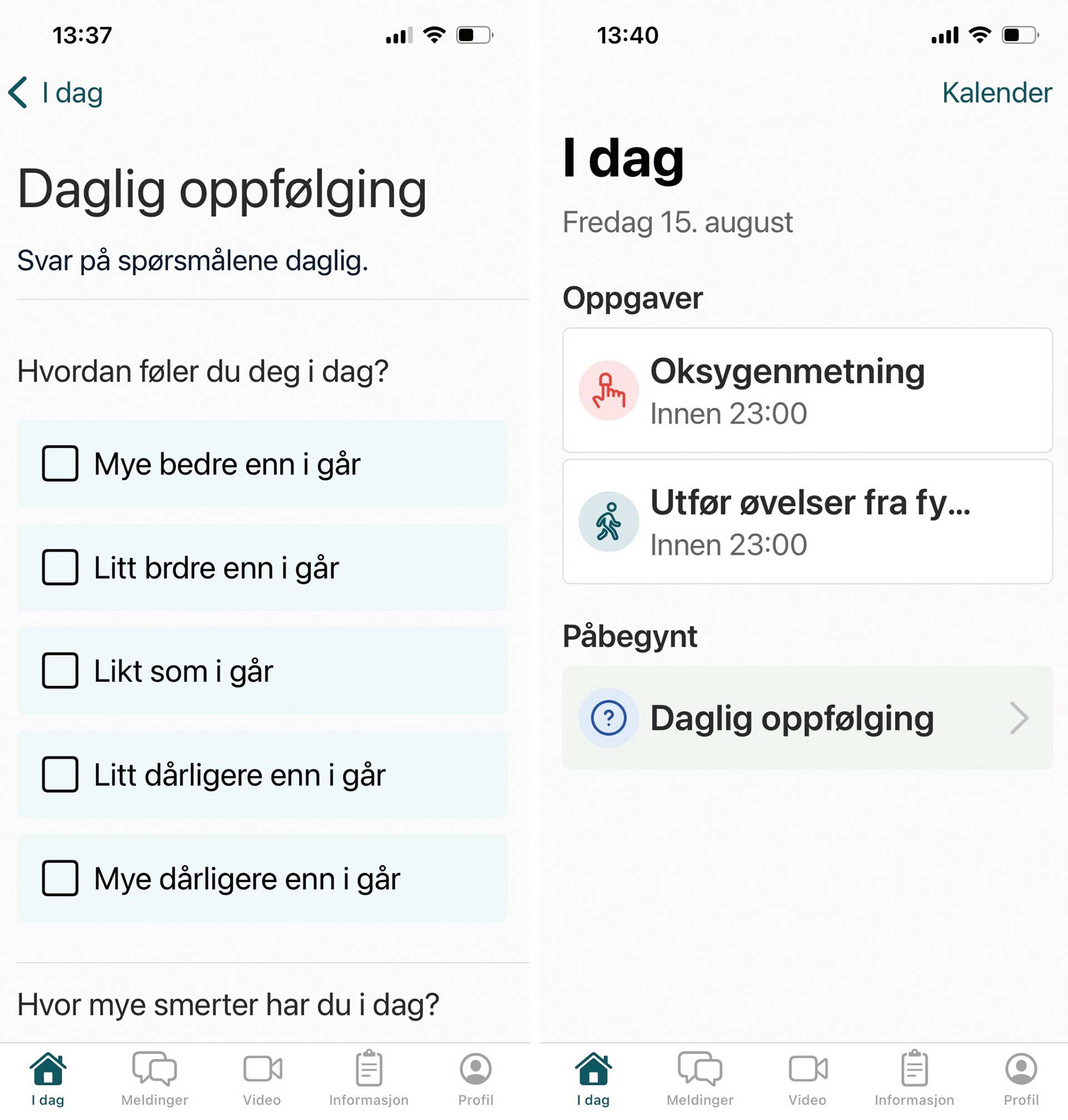
Daglige målinger av blodtrykk, oksygenmetning i blodet, temperatur og blodsukker som overføres digitalt til sykehus eller kommunens ansatte som følger opp pasienten gir et bedre beslutningsgrunnlag for sykepleieplan, medisinering og annet som er viktig for pasientens helse og livskvalitet.
Foto: Kaja Bast Sørsdal
Hvordan fungerer det?
DHO fungerer slik at pasienten kan ta vitale målinger som for eksempel blodtrykk, puls, temperatur, oksygenmetning og vekt hjemmefra, fylle ut spørreskjemaer og oppgaver, motta påminnelser, registrere symptomer, chatte og delta i videosamtaler. Helsepersonell følger med på det som sendes inn, vurderer helsedataene og tar kontakt hvis verdiene eller svarene avviker fra det normale til den enkelte pasienten. På den måten kan man fange opp forverring tidlig og i mange tilfeller unngå akuttsituasjoner. Før oppstart av DHO kartlegger helsepersonell pasientens behov for å tilpasse oppfølgingen. Mange får en egenbehandlingsplan med tiltak for å holde seg stabile, håndtere forverring og akutte symptomer. Planen gjør at pasienten tar en aktiv rolle i egen behandling, gir helsepersonell et tydelig arbeidsverktøy, og den deles mellom primær- og spesialisthelsetjenesten for å sikre bedre koordinering.

Oksygenmetning og måleapparat.
Foto: Kaja Bast Sørsdal
Hvem passer det for?
Digital hjemmeoppfølging kan passe for både unge og eldre som har en eller flere kroniske sykdommer (for eksempel kols, hjertesvikt, diabetes, kreft), ernæringsproblematikk eller psykiske lidelser (1). Tjenesten kan brukes i korte eller lange perioder. Den krever ingen særlige tekniske forkunnskaper, og i flere kommuner får pasienter låne nødvendig utstyr gratis. Samtidig er det ikke alle som vil ha nytte av eller kan bruke DHO. Helsedirektoratet har derfor utarbeidet faglige råd til kommunene om hvilke pasientgrupper tjenesten passer best for (2).
Hvem tilbyr DHO?
Noen kommuner har holdt på med DHO i over ti år, mens andre har startet opp de siste årene. Flere sykehus følger også opp pasienter med DHO i dag. Jeg vil oppfordre alle som er nysgjerrige, eller tror at DHO kan være nyttig for dem, til å kontakte kommunen sin og etterspørre tilbudet. Flere kommuner har også informasjon om det på nettsidene sine. Utformingen av DHO-tilbudet varierer fra kommune til kommune. Noen tilbyr en lavterskeltjeneste med åpningstid på dagtid mandag til fredag, mens andre har ordninger som er tilknyttet den lokale legevakten.
Personlig erfaring med DHO
Noen er bekymret for at det digitale skal erstatte det fysiske og gi «kalde» hender når vi snakker om helsevesenet. Min erfaring er det motsatte.Jeg har sett hvordan digital hjemmeoppfølging kan styrke nærheten mellom pasient, pårørende og helsepersonell og sikre bedre kontinuitet og trygghet i oppfølgingen. Noen av pasientene jeg fulgte opp, sa til og med at de opplevde å komme nærmere helsevesenet og få bedre hjelp enn de hadde fått tidligere.
Da jeg selv var pårørende, opplevde jeg at familien min og jeg ofte satt igjen med mange ubesvarte spørsmål. Oppfølgingen fra helsevesenet var varierende og manglet kontinuitet, og hjelpen føltes ofte langt unna når vi ikke var fysisk til stede på sykehuset under timene med min mor. Det å få tak i riktig kontaktperson på sykehuset kunne føles som en dørstokkmil, fordi vi sjelden traff rett person når vi ringte inn. Jeg husker at jeg til og med printet ut søknad om helse- og omsorgstjenester, fylte den ut, sendte den i posten og ventet på at kommunen skulle kontakte oss for å tildele en kreftkoordinator. Ukene gikk uten at vi hørte noe. Den kom nok aldri frem til riktig person i kommunen. Til slutt blir man sliten av å måtte følge opp alt som burde vært gjort, for så mye annet overskygger når sykdommen utvikler seg raskt. Hadde vi hatt DHO den gangen, kunne vi hatt jevnlig kontakt med helsepersonell, stilt spørsmål, rapportert symptomer og fått raske tilbakemeldinger ved endringer. Det ville gitt oss trygghet og forutsigbarhet i en tid preget av stor usikkerhet.
Da jeg jobbet som digital sykepleier i Oslo kommune, møtte jeg mange pasienter som fikk stor nytte av DHO, spesielt kreftpasienter. En jeg husker godt, var en mann i 70-årene som ønsket å være mest mulig selvhjulpen og slippe fysiske besøk fra hjemmesykepleien. Han snakket lite norsk, men fikk hjelp av datteren til å kommunisere. Gjennom DHO svarte datteren daglig på spørsmål på vegne av faren og registrerte blant annet temperatur, smerte og blodsukker. En dag kom det et varsel om feber. Vi tok raskt kontakt, vurderte situasjonen og koordinerte med pårørende og akuttmottaket. Han ble lagt inn samme dag med en alvorlig infeksjon og kunne skrives ut allerede etter to dager. Hadde han ventet lenger før han fikk hjelp, kunne situasjonen raskt blitt mer alvorlig. Ikke alle pasienter forstår alvoret i symptomene de opplever eller vet hvordan de skal reagere.
DHO – dokumenterte gevinster for pasientene
Nasjonal erfaringsrapport fra Helsedirektoratet (2024) (3) viser at:
92 prosent av brukerne er fornøyde eller svært fornøyde.
84 prosent opplever økt trygghet – ingen rapporterer redusert trygghet.
Mange opplever bedre mestring av egen situasjon.
Pasientene får hjelp til tidlig oppdagelse og håndtering av forverring.
Økt forståelse for egen sykdom.
To av tre har fått bedre evne til å ivareta egen helse (under en prosent opplevde reduksjon).
Over halvparten rapporterer bedre livskvalitet (kun en prosent opplevde reduksjon).
Én av tre rapporterer forbedret fysisk helse (fire prosent opplevde forverring).
Evalueringen fra Oslo Economics (2018–2021) (4) viser at DHO også kan gi trygghet og avlastning for pårørende. Mange opplever økt forståelse for situasjonen og mulighet for veiledning, særlig ved alvorlig sykdom som kreft. For pårørende som bor langt unna, gir det trygghet å vite at noen følger med på pasientens helsetilstand.

Illustrasjonsfoto: Morten Hernæs / Mockup /Placeit
Nasjonal kreftstrategi 2025–2035
Den nasjonale kreftstrategien 2025–2035 (5) slår fast at
«alle pasienter med kreft som ønsker det, og deres pårørende skal få tilbud om individuell, digital oversikt over pasientforløp og digital hjemmeoppfølging».
Noen kommuner har ikke tilbud om kreftkoordinator. Gjennom interkommunalt samarbeid kunne pasientene likevel fått et digitalt tilbud, slik at både de og kreftkoordinatoren slappå reise mange kilometer for å møtes.
Tenk om alle kreftpasienter som ønsket det, fikk tilbud om DHO tilpasset sine behov, med mulighet til å ta målinger, fylle ut skjemaer og bruke chat eller video for å holde kontakt med helsetjenesten. La oss ta et eksempel: en pasient som følges opp av kreftkoordinator i kommunen sender inn skjema med målinger og symptomer noen dager før en planlagt samtale. Når kreftkoordinatoren får denne informasjonen på forhånd, kan vedkommende forberede seg bedre, stille mer relevante spørsmål og eventuelt ta kontakt tidligere dersom det oppdages endringer som bør følges opp raskt.
DHO kan også legge til rette for oppfølging fra andre ressurser i kommunen, som for eksempel fysioterapeut, ergoterapeut eller ernæringsfysiolog. Pasientene kan få tilgang til treningsprogram, delta i digitale økter hjemmefra eller fylle ut kartleggingsskjemaer som gjør oppfølgingen mer målrettet. For pasienter som kan være mer sårbare for smitte, kan for eksempel oppfølging via video være en trygg og nyttig løsning.
En undersøkelse fra Kreftforeningens brukspanel i 2022 viser at de fleste kreftpasienter ønsker digital hjemmeoppfølging, særlig for å unngå unødvendige reiser, redusere smitterisiko, følge med på egen helse og få oppfølging fra helsepersonell ved behov. Bare et fåtall sier nei til å bruke DHO (6).
Avslutningsvis vil jeg si at kreftstrategien, innsatsen i kommunene, arbeidet til Kreftforeningen, Helsedirektoratet og de private aktørene som utvikler digitale løsninger, gir håp. Det skjer mye positivt, men det er på tide å gå fra prat til handling. Tiden er knapp, og mens vi venter, øker antallet pasienter som trenger hjelp, samtidig som helsepersonellet til å gi den gradvis blir færre. Politikerne må på banen for å fjerne barrierene og utfordringene, særlig når det gjelder finansiering (3).
Mulighetene ligger til rette for å gjøre digital hjemmeoppfølging til en naturlig del av kreftomsorgen, slik at flere pasienter og pårørende kan få trygghet, støtte og bedre oppfølging i sitt eget hjem. Som sykepleier mener jeg at DHO kan bidra til en mer bærekraftig helsetjeneste, der vi kan møte utfordringen med mangel på helsepersonell ved å bruke ressursene riktig.
Ønsker du å lære mer om digital hjemmeoppfølging, finner du nyttig lesestoff her:
Artikkel fra Sykepleien: Pasientene har kroniske sykdommer. Sykepleierne følger dem opp. På avstand.
Informasjon om Oslo universitetssykehus og digital hjemmeoppfølging
Artikkel om hvordan Fredrikstad kommune følger opp pasienter med DHO.
Kilder
Oslo kommune (u.å.): Digital hjemmeoppfølging. Tilgjengelig fra: https://www.oslo.kommune.no/helse-og-omsorg/tjenester-og-hjelpemidler-i-hjemmet/hjelpemidler-og-velferdsteknologi/kommunale-satsinger-pa-velferdsteknologi/digital-hjemmeoppfolging/
Helsedirektoratet (u.å.): Faglige råd for digital hjemmeoppfølging. Tilgjengelig fra: https://www.helsedirektoratet.no/faglige-rad/digital-hjemmeoppfolging/digital-hjemmeoppfolging
Helsedirektoratet (2024): Erfaringsrapport: Spredning av digital hjemmeoppfølging 2022–2024. Tilgjengelig fra: https://www.helsedirektoratet.no/rapporter/erfaringsrapport-spredning-av-digital-hjemmeoppfolging-2022-2024
Oslo Economics m.fl. (2022): Digital hjemmeoppfølging – Sluttrapport fra nasjonal utprøving 2018–2021. Tilgjengelig fra: https://osloeconomics.no/publication/evaluering-av-utproving-av-digital-hjemmeoppfolging/
Regjeringen (2025): Felles innsats mot kreft. Nasjonal kreftstrategi 2025–2035, kapittel «Målområde 3: En mer brukerorientert kreftomsorg». Tilgjengelig fra: https://www.regjeringen.no/no/dokumenter/felles-innsats-mot-kreft.-nasjonal-kreftstrategi-20252035/id3087629/?ch=9
Kreftforeningen (2022): Pasientforløpsundersøkelsen 2022, figur 37. Tilgjengelig fra: https://kreftforeningen.no/content/uploads/2023/11/pasientforlopsundersokelsen-2022.pdf